Comunicado à sociedade - notícias falsas a respeito do tratamento e da prevenção do câncer de mama
A Sociedade Brasileira de Mastologia (SBM) observa com grande preocupação o crescente número de notícias falsas a respeito do tratamento e da prevenção do câncer de mama.
As redes sociais possuem inúmeros perfis de pessoas que se dizem médicas ou profissionais de saúde que fazem afirmações sensacionalistas e mentirosas sobre o assunto. Aparentemente, o modus operandi é sempre o mesmo:
1. divulga-se algo absurdo e sem nenhuma comprovação científica (ou já provado o contrário), sempre baseado na opinião da pessoa ou de algum outro dito influenciador.
2. venda de algum tratamento ou terapia milagrosa que vai curar ou evitar a doença, geralmente através de infusões sem registro na ANVISA e vendidas na própria clínica ou consultório.
3. outra forma de lucro é através de cursos voltados para médicos, profissionais de saúde ou até pessoas sem nenhuma formação, para ensinar as tais terapias.
Em pleno OUTUBRO ROSA, quando o tratamento e a prevenção do câncer de mama deveriam ser o foco principal de atenção, temos visto com tristeza o surgimento de postagens que afirmam absurdos. Dentre as maiores nulidades observadas, estão as teorias que a mamografia causa câncer de mama, que o câncer de mama não existe e que é possível prevenir ou tratar o câncer de mama através do uso de hormônios.
Infelizmente, somos obrigados a perder tempo e energia para desmentir tais absurdos. Seguem abaixo nossas principais considerações de forma resumida:
i. Câncer de mama não existe: o câncer de mama é a principal neoplasia maligna entre as mulheres brasileiras, sendo responsável por mais de 70.000 novos casos ao ano em nosso país. Menosprezar esta doença é um desrespeito às milhares de vítimas e suas famílias, além de poder causar tratamentos inadequados em mulheres que acabaram de descobrir a doença.
ii. A mamografia causa câncer de mama: a mamografia é a principal forma de prevenção de mortes pela doença. O diagnóstico precoce, obtido pela mamografia, permite a descoberta do câncer em estágios menores, onde as chances de cura são maiores e os tratamentos menos agressivos. Estudos comparativos realizados em países europeus e norte-americanos demonstraram que a realização de mamografia anual em mulheres entre os 40 e 75 anos reduz em 20% a 30% a mortalidade do câncer de mama em comparação com mulheres que não realizaram o exame.
iii. Câncer de mama pode ser tratado com o uso de hormônios: o uso de hormônios sexuais (estrógeno, progesterona e testosterona) é contraindicado em casos de câncer de mama, pois estimula o crescimento de células tumorais. Inúmeras publicações científicas mostram este efeito e a piora na evolução da doença. Inclusive, a terapia de alguns casos de câncer de mama é feita através de bloqueio destes hormônios, com resultados comprovados na diminuição da mortalidade.
Vale ressaltar que o tratamento do câncer de mama teve inúmeros avanços nos últimos anos e que os casos iniciais da doença têm taxas de cura superiores a 95%, utilizando cirurgias que preservam a mama e muitas vezes sem necessidade de quimioterapia.
Apesar de todos estes enormes avanços, muitas pessoas ainda têm a visão antiga da doença, que era geralmente mortal e necessitava de tratamentos agressivos como mastectomia e quimioterapia. O desconhecimento dos avanços da medicina cria campo fértil para a atuação destas pessoas mal-intencionadas, que visam desinformar para obter lucros pessoais.
Recentemente, Andrew Elder publicou um artigo de opinião na importante revista britânica, British Medical Journal, em que fala sobre as exigências atuais para a formação de médicos. O texto ressalta a importância de tratar a doença e o doente de forma correta e que não há atalhos fáceis para isso. Infelizmente, a educação médica é algo que requer muito tempo de dedicação e nem sempre é remunerado à altura. Todavia, isso não pode ser usado como desculpa para o surgimento deste tipo de “profissional”, que usa a desonestidade para obter maior remuneração.
A Sociedade Brasileira de Mastologia tem orgulho de possuir cerca de 2.000 especialistas em mastologia dentre seu quadro associativo, presentes em todos os estados brasileiros. Estas pessoas possuem formação dedicada para a prevenção, diagnóstico e tratamento de doenças mamárias, obtida através de anos de estudo e constante atualização em congressos e simpósios. A relação destes(as) profissionais está disponível em nosso endereço na rede mundial de computadores (www.sbmastologia.com.br) e deve servir de orientação para pessoas que tenham dúvidas sobre a saúde mamária.
Finalmente, conclamamos aos órgãos responsáveis que tomem atitudes contra estas pessoas desonestas que repassam informações mentirosas sobre este problema tão importante na saúde brasileira que é o câncer de mama.
Sem mais,
Augusto Tufi Hassan
Presidente da Sociedade Brasileira de Mastologia (Gestão 2023-25).
Guilherme Novita
Diretor-geral da Escola Brasileira de Mastologia (Gestão 2023-25).
Posicionamento oficial sobre publicações jornalísticas que abordam o aumento do risco de câncer de mama em mulheres usuárias de dispositivo intrauterino (DIU) com levonorgestrel (DIU hormonal)
A Sociedade Brasileira de Mastologia vem se posicionar a respeito das recentes publicações jornalísticas sobre o aumento do risco de câncer de mama em mulheres usuárias de dispositivo intrauterino (DIU) com levonorgestrel (DIU hormonal).
Estas matérias foram baseadas numa publicação científica no Jornal da Associação Norte-Americana de Medicina (JAMA), do mês de agosto/2024. A pesquisa, de autoria de Lina Steinrud Mørch, analisou dados retrospectivos de um grupo de mulheres dinamarquesas que usava este dispositivo e foram comparados com outro grupo que não usou.
Este estudo mostrou aumento do risco relativo de 80% em mulheres que usaram o DIU hormonal por 10 anos ou mais.
Importante ressaltar que a publicação foi uma carta ao editor, tipo de publicação mais simples. Além disso, trata-se de um estudo retrospectivo com nível de qualidade moderada, logo, podem existir variáveis de confusão que possam causar interpretações erradas nos números.
O estudo não traz dados novos, corroborando outra publicação da mesma autora que mostrou discreto aumento do câncer de mama em mulheres que usavam qualquer tipo de anticoncepcionais hormonais.
Todavia, existem dois pontos que são muito importantes de serem ressaltados:
1– As publicações jornalísticas informam sobre o aumento de 80% no risco, de maneira que podem gerar confusões. Este aumento é no risco relativo e não no risco absoluto do câncer de mama. Isso pode passar a falsa impressão que a pessoa tem 80% de chances de desenvolver a doença naquele período, quando na verdade, o que acontece é um aumento de 80% SOBRE o risco que a mulher já tinha de desenvolver a doença. As usuárias de DIUs hormonais geralmente são mulheres jovens, com menos de 40-45 anos de idade, cujo risco absoluto anual de desenvolver o câncer de mama é menor que 1%. Sendo assim, o aumento relativo de 80% costuma causar uma elevação no risco absoluto menor que 1%.
2 - Os anticoncepcionais hormonais possuem amplos benefícios e podem ser utilizados na população em geral, sob supervisão médica. Os benefícios dessas medicações são amplamente superiores ao discreto aumento do risco transitório de câncer de mama, que volta ao normal cerca de 10 anos após a interrupção do tratamento, ou seja, após esse tempo o risco é similar à paciente que nunca usou o método hormonal. Obviamente mulheres com câncer de mama pregresso ou risco elevado para a doença devem evitar o uso de medicações hormonais e ter acompanhamento médico personalizado.
Sendo assim a Sociedade Brasileira de Mastologia gostaria de reafirmar o apreço às pesquisas sobre risco de câncer de mama e ressaltar a importância da transmissão correta e transparente dos dados científicos.
Nota de Esclarecimento - Recomendações da Mamografia
A Sociedade Brasileira de Mastologia (SBM), o Colégio Brasileiro de Radiologia e Diagnóstico por Imagem (CBR) e a Federação Brasileira das Associações de Ginecologistas e Obstetras (FEBRASGO) vêm a público esclarecer que, em razão de fake news que vem circulando em quase todo o Brasil, a recomendação das três entidades para a realização da mamografia é:
- Mulheres com casos de câncer de mama e/ou ovário na família - pai, mãe, irmã, irmão, filha ou filho - poderão realizar a mamografia antes dos 40 anos, conforme a orientação de seu mastologista, radiologista e ou ginecologista.
- A partir dos 40 anos, toda mulher deve realizar mamografia anualmente;
- A recomendação é realizar a mamografia anualmente até os 75 anos. Em caso de alterações clínicas, em qualquer idade, a mulher deverá procurar o médico e fazer os exames solicitados;
- Após os 75 anos, se bem de saúde e com boa expectativa de vida a mulher pode continuar a realizar a mamografia anualmente a partir de decisão conjunta com seu médico assistente;
Converse com o seu mastologista, ginecologista e ou radiologista de sua confiança, somente ele está apto a passar as devidas orientações quanto aos cuidados com a saúde das mamas e de acordo com o seu caso.
Oportunamente, reiteramos que estamos ao lado das brasileiras para que todas tenham acesso à prevenção e tratamento de qualidade. Seguimos firmes na nossa missão de buscar, sempre, uma vida longeva com mais saúde e qualidade para todas as mulheres.
Participação da Dra. Pollyanna Dornelas Pereira na Posse dos Conselheiros Federais (2024-2029)
No dia 1º de outubro de 2024, a Dra. Pollyanna Dornelas Pereira, representando a Sociedade Brasileira de Mastologia (SBM), esteve presente na cerimônia de posse dos Conselheiros Federais para o quinquênio 2024-2029. A solenidade ocorreu às 19h na sede do Conselho Federal de Medicina (CFM), em Brasília.
Este momento marca a renovação do compromisso com a ética e a qualidade na prática médica no Brasil, e a SBM reforça seu apoio ao trabalho dos Conselheiros Federais em prol da valorização da medicina e do cuidado à saúde da população.

Sociedade Brasileira de Mastologia participa de um dos maiores eventos de oncologia e saúde do país
Prevenção, detecção precoce e qualidade de vida compõem o painel multitemático da SBM no 11º Congresso Todos Juntos Contra o Câncer
A Sociedade Brasileira de Mastologia (SBM) participa do Congresso Todos Juntos Contra o Câncer (TJCC) com um painel multitemático que destaca os avanços no controle e tratamento do câncer de mama, o mais incidente entre as mulheres brasileiras, sob a perspectiva de prevenção, detecção precoce e qualidade de vida. Em 11ª edição, o TJCC, um dos maiores eventos sobre oncologia e saúde do País, conduz os debates a partir da Política Nacional de Prevenção e Controle do Câncer, instituída pela Lei nº 14.758/2023, que entrou em vigor em junho deste ano, e depende de regulamentações específicas para sua efetiva implementação.
No 11º Congresso TJCC, realizado no WTC Events Center, em São Paulo (SP), a participação da SBM está marcada para a próxima quinta-feira (19/09) e vai reunir especialistas no painel “Transformando a jornada da paciente com câncer de mama – Somos todos responsáveis”. O evento tem transmissão on-line e ao vivo para todo o Brasil.
“O câncer de mama é uma doença controlável e curável diante dos avanços da medicina. A Sociedade Brasileira de Mastologia vem mostrar neste painel como estamos melhorando e como podemos avançar nos resultados de câncer de mama no Brasil com ações voltadas para prevenção, detecção precoce, tratamento em tempo hábil e sobrevida de qualidade. Estas ações envolvem múltiplos atores e comprovam que juntos somos mais fortes”, afirma a mastologista Sandra Gioia, presidente do Departamento de Políticas Públicas da SBM e movimentadora do congresso TJCC.
Como membro da diretoria da SBM, a mastologista Rosemar Rahal destaca a relevância multitemática do painel. “Muitas discussões que envolveram SBM, universidades e outras entidades com atuações importantes estão neste painel e resultaram em documentos encaminhados ao Ministério da Saúde para implementação de procedimentos e serviços em todo o Brasil”, afirma a especialista.
Um desses encaminhamentos sugere a estruturação de testagem genética para detecção de mutações patogênicas e provavelmente patogênicas para pacientes com câncer de mama e ovário e seus familiares no âmbito do SUS (Sistema Único de Saúde). Entre os fatores aumentados de risco, especialistas destacam a mutação do gene BRCA. De acordo com a SMB, esta alteração genética representa até 80% de possibilidade de desenvolvimento de câncer de mama e de 40% para o de ovário.
O exame para Detecção de Mutação Genética dos Genes BRCA1 e BRCA2, custeado pelo SUS, afirma Rosemar Rahal, é um meio eficiente para identificar a mutação e realizar medidas profiláticas que podem salvar milhares de mulheres. Embora exista legislação que permite a realização do teste em cinco Estados brasileiros, somente Goiás, de fato, implementou o exame. A mastologista da SBM participou ativamente para que a partir da assinatura de um convênio do governo estadual, em outubro de 2023, com a Universidade Federal de Goiás (UFG), o painel genético para câncer de mama herdado fosse realizado pelo Centro de Genética Humana do Instituto de Ciências Biológicas da mesma universidade.
Em audiência pública na Comissão de Saúde da Câmara dos Deputados, em Brasília (DF), a SBM também defendeu a ampliação do acesso a diagnósticos e aprimoramento nos tratamentos no alcance do SUS. No período de 2015 a 2022, avaliado pelo Panorama do Câncer de Mama, na faixa etária de 30 a 49 anos somaram-se 117.984 novos casos da doença, ou 30,5% do total apurado, que inclui também mulheres de 50 a 59 anos e de 60 a 69 anos. “Quando olhamos para esta estatística, constatamos que o ‘rejuvenescimento’ do câncer de mama já é uma realidade no Brasil”, afirma Rosemar. Segundo ela, é imperativo que o Ministério da Saúde reveja o início do rastreamento da doença e considere a idade mínima a partir de 40, e não aos 50 anos.
O painel da SBM no 11º TJCC apresenta ainda contribuições sobre o impacto da nutrição e da atividade física em mulheres diagnosticadas com câncer de mama. Estudos recentes indicam que a prática regular de exercícios moderados pode ter um efeito antitumoral significativo, especialmente em determinados subtipos da doença.
Sobre a adesão das pacientes com câncer de mama a recomendações de estilo de vida saudável, associando atividade física à alimentação balanceada, pesquisas revelam redução expressiva de mortalidade e de recorrência da doença.
As barreiras enfrentadas pelas pacientes para acesso a diagnóstico e tratamento também merecem o debate no painel da SBM. Um dos aspectos destacados por Rosemar Rahal faz referência à cobertura mamográfica inadequada. “No SUS, temos número suficiente de aparelhos de mamografia para atender a população-alvo. No entanto, nunca passamos de 30% do rastreamento”, afirma Rosemar. Como efeito, a especialista observa que os casos de câncer de mama em estágio avançado são maiores na rede pública em comparação com a saúde suplementar, que inclui os planos de saúde.
Desde a biópsia até o primeiro tratamento, observam-se diferenças entre o SUS e a saúde suplementar. Em até 30 dias, os atendimentos representaram, de acordo com a Sociedade Brasileira de Mastologia, 21,1% no SUS e 45,4% no sistema privado. Entre 30 e 60 dias, o SUS registra 34%; a saúde suplementar, 40%. Acima de 60 dias, foram 44,9% no SUS e 14,6% no sistema privado. Neste sentido, a SBM considera fundamental a aplicação da Lei nº 12.732 de 2012, que determina o início do tratamento no prazo máximo de dois meses.
Painel SBM
Acompanhe os temas do painel, “Transformando a jornada da paciente com câncer de mama – Somos todos responsáveis”, da SBM, que será apresentado pela jornalista Lilian Ribeiro e terá como convidadas as mastologistas Annamaria Massahud Rodrigues dos Santos e Paula Cristina Saab.
- “Nutrição e atividade física estão revolucionando os cuidados médicos”, com Daniel Cady, nutricionista, empresário e TEDx speaker.
- “Impacto da mudança de estilo de vida nas sobreviventes do câncer”, com Daniel Buttros, professor do programa de pós-graduação em Tocoginecologia da Unesp e membro da SBM.
- “Medicina de precisão para todos: é possível?”, com Rosemar Rahal, professora do Programa de Mastologia UFG (Universidade Federal de Goiás) e membro da diretoria da SBM.
- “Barreiras e oportunidades na jornada da paciente: quais as necessidades a serem atendidas?”, com Carlos Ruiz, mastologista no HC FMUSP/ICESP e do Centro de Oncologia Hospital Alemão.
Mais informações sobre o 11º TJCC: www.congresso.tjcc.com.br
Amamentação é fator de igualdade social que merece atenção individualizada de especialistas
Período de lactação exige orientação personalizada por parte de mastologistas e tratamento diante de problemas como a mastite, que atinge até 20% das mães que amamentam
A Semana Mundial de Aleitamento Materno, realizada entre 1º e 7 de agosto, destaca na campanha deste ano que “o aleitamento deve ser fator de igualdade na sociedade, e esforços precisam ser feitos para garantir que todos tenham apoio e oportunidade para amamentar”. Apesar da ação abrangente, a amamentação envolve questões individuais, segundo a mastologista Mayka Volpato, responsável pelo Departamento de Aleitamento Materno da Sociedade Brasileira de Mastologia (SBM). “É preciso olhar para o aleitamento como algo personalizado, que requer orientação por parte de especialistas. Em alguns casos, é necessária uma equipe multidisciplinar para tratamentos das dores e lesões mamilares crônicas, além da mastite, que é fator do desmame precoce de bebês”, afirma.
O leite materno é rico em vitaminas e minerais, carboidratos, ferro, gorduras, hormônios, enzimas e anticorpos que atuam contra microorganismos e agentes infecciosos, garantindo proteção à criança. Entre os nutrientes também estão proteínas como a lactoalbumina. A OMS (Organização Mundial de Saúde) recomenda o aleitamento materno exclusivo nos primeiros seis meses de vida.
Apesar de fundamental para a saúde do bebê, muitas mulheres interrompem a amamentação diante de intercorrências, como a mastite, processo inflamatório associado à dor que dificulta o aleitamento. “Este é um problema que atinge de 3% a 20% das lactantes”, destaca a mastologista Mayka Volpato, da SBM.
Desde 2022, no entanto, a partir da mudança de entendimento sobre os fatores que causam a mastite, os especialistas podem proporcionar tratamentos mais adequados às pacientes. “Até esta data, acreditávamos que a mastite era causada pela entrada de bactérias por fissuras na mama”, lembra. “Hoje a fisiopatologia entende como causa o estreitamento do ducto da mama, por onde passa o leite. Esse estreitamento pode ser fruto do excesso de leite tanto na produção quanto no armazenamento.”
No caso de hiperlactação, a especialista sugere o manejo, que pode ser orientado para que a paciente faça a livre demanda, em que o bebê regula as mamadas de acordo com sua necessidade, evitando ordenhas desnecessárias, que contribuem para o aumento da produção. Casos menos comuns necessitam de tratamento medicamentoso.
“Cada dia mais também temos novas evidências sobre a disbiose intestinal (desequilíbrio da microbiota intestinal), que tem potencial para desencadear doenças sistêmicas e impactar outros órgãos como mama, pele, vagina, cérebro, fígado entre outras. Diante disso, os probióticos estão ganhando mais espaço em todas as áreas da medicina”, observa Mayka.
A disbiose mamária é outro fator predisponente para mastite e se caracteriza pelo desequilíbrio no crescimento de microrganismos que naturalmente são encontrados na mama.
De acordo com a mastologista, o ducto de leite normal apresenta várias bactérias heterogêneas e que vivem em equilíbrio. “Em caso de disbiose, existe um aumento de uma população de bactérias específicas, promovendo um estreitamento ductal e menor fluxo de leite”, explica. “E quando temos uma obstrução ductal mais significativa ocorre a galactocele (acúmulo de leite), com possibilidade de infecção associada, que é a mastite lactacional.”
No tratamento da disbiose, que deve ser individualizado, as primeiras recomendações são alimentação equilibrada, hidratação, higiene do sono, manejo do estresse e atividade física. “Como forma de aumentar as bactérias benéficas da mama também podemos prescrever o probiótico Lactobacillusfermentum, que será lançado comercialmente em outubro no Brasil pela Nestlé”, diz. A mastologista explica que no caso brasileiro a opção ainda é a importação ou a prescrição manipulada do probiótico. Como indicação terapêutica e preventiva da mastite, já é disponibilizado de forma comercial em vários países.
Ao reforçar a importância do apoio à amamentação em todas as situações, como preconiza a campanha da Semana Mundial de Aleitamento Materno, Mayka Volpato afirma que o aleitamento materno é a forma natural de estabelecimento de vínculo e afeto entre mãe e bebê. “Como estratégia de nutrição, contribui para a saúde da criança e da lactante e a redução da mortalidade infantil no Brasil”, finaliza a mastologista da SBM.
Atividade física regular tem efeitos positivos no câncer de mama
Para especialista da Sociedade Brasileira de Mastologia (SBM), estudos realizados por importantes centros de referência nos Estados Unidos revelam resultados promissores associados ao estilo de vida das pacientes
Novo estudo publicado pela conceituada revista da Sociedade Americana de Oncologia Clínica destaca a importância da atividade física no prognóstico do câncer de mama. A pesquisa revela reduções significativas na taxa de mortalidade e na recorrência da doença em mulheres que mantiveram um estilo de vida saudável antes, durante e após o tratamento. “Os resultados são de fato surpreendentes e é possível afirmar que a prática regular de exercícios, dentro das recomendações estabelecidas, reverte-se em benefícios importantes para a saúde e o bem-estar das pacientes”, afirma o mastologista Silvio Bromberg, membro titular da Sociedade Brasileira de Mastologia (SBM).
O estudo multicêntrico, publicado na Journal of Clinical Oncology e liderado pelo oncologista Davide Soldato envolveu 10.359 mulheres diagnosticadas com câncer de mama em estágio I a III. No acompanhamento por aproximadamente 6 anos, os pesquisadores constataram que a atividade física moderada entre 90 minutos a cerca de 5 horas por semana foi associada a uma redução no risco de recorrência da doença.
“Os dados indicam que a atividade física regular pode ter um efeito antitumoral significativo, especialmente em determinados subtipos”, afirma Bromberg. Em pacientes com câncer de mama triplo-negativo, agressivo e de rápida evolução, “a taxa de sobrevivência livre de recorrência a distância (DRFS)” foi de 86% para praticantes de exercícios semanais por menos 90 minutos e de 91,6% para as mulheres que se dedicaram a um período igual ou maior a 90 minutos por semana. “Em pacientes HER2-positivas, a DRFS foi de 90% em menos de 90 minutos, e 96% em mais de 90 minutos semanais”, destaca o mastologista.
Outro estudo, também recente, envolveu 1.340 mulheres com câncer de alto risco. Conduzido por pesquisadores do Roswell Park Comprehensive Cancer Center, que desde 1898 se dedica, especificamente, a pesquisar a doença, analisou a adesão das pacientes a recomendações de estilo de vida saudável, incluindo atividade física, consumo de frutas, vegetais, carne vermelha e embutidos, bebidas adoçadas, ingestão de álcool, tabagismo e índice de massa corporal.
Nas investigações lideradas pela epidemiologista Rikk Cannioto, os resultados foram surpreendentes. “Mulheres que mantiveram um alto índice de estilo de vida saudável antes, durante e até dois anos após o tratamento da doença apresentaram uma redução de 58% em mortalidade e 37% na recorrência do câncer de mama”, ressalta Bromberg.
De forma generalizada, o tempo de atividade física definida para mulheres com câncer de mama equivale a cerca de 75 minutos por semana. A OMS (Organização Mundial da Saúde) recomenda entre 150 e 300 minutos de exercício moderado ou 75 a 150 minutos para atividade intensa por semana.
“Os dois estudos reforçam a importância de um estilo de vida ativo para pacientes com câncer de mama, com destaque para a atividade física como uma ferramenta crucial na redução da mortalidade e recorrência da doença”, conclui o médico Silvio Bromberg, da Sociedade Brasileira de Mastologia.
Mulheres com câncer de mama têm risco de desenvolver formas graves da dengue
De acordo com a Sociedade Brasileira de Mastologia (SBM), a baixa imunidade decorrente de quimioterapia e radioterapia pode agravar a infecção pela doença
Com cerca de 1 milhão de casos de dengue nos dois primeiros meses do ano, mais da metade do total registrado em 2023, e com a perspectiva de crescimento em março e abril, o Ministério da Saúde estima em 4,2 milhões os diagnósticos da doença em 2024. Diante deste panorama, a Sociedade Brasileira de Mastologia (SBM) alerta para a infecção em mulheres com câncer de mama. “Nestas pacientes, a imunidade tende a ser mais baixa e configura fator de risco para o desenvolvimento das formas mais graves da dengue, principalmente entre as que estão em tratamento oncológico”, afirma o mastologista André Mattar, tesoureiro adjunto e membro do Departamento de Tratamento Sistêmico da SBM.
“Nós temos hoje uma epidemia de dengue no Brasil”, afirma Mattar. “Mas para a SBM, a possibilidade de infecção da doença em mulheres com câncer de mama é motivo de grande preocupação.” Nestas pacientes, o tratamento da dengue, segundo o mastologista, é basicamente direcionado aos sintomas, com melhora da dor, hidratação adequada via oral e mesmo aplicação de soro. “No entanto, há uma atenção redobrada com o grupo que se submete à quimio e à radioterapia”, diz.
Nos dois procedimentos prescritos para o tratamento de câncer de mama, o organismo se ressente com a baixa imunidade. “Nestes casos, o quadro de dengue pode ser mais grave e, eventualmente, temos mesmo que suspender as medidas contra o câncer, algo que não apenas atrasa o tratamento, mas compromete a saúde geral da paciente”, destaca.
Eventualmente, a quimioterapia ataca o fígado da paciente com câncer de mama. “A dengue também tem potencial para afetar as células do órgão e provocar lesões. Os efeitos que advêm da combinação das duas doenças podem ser severos”, alerta o especialista da SBM.
Por conter o vírus vivo atenuado, a vacina da dengue é contra-indicada para pessoas imunossuprimidas. “E aqui nós incluímos as pacientes com câncer de mama”, afirma. “Mesmo para o grupo de mulheres que se submete somente à radioterapia, a vacina não é recomendada”, completa. Segundo Mattar, mulheres que passam por quimio ou radioterapia devem esperar seis meses após o tratamento para se vacinarem.
O vírus da dengue é transmitido pela picada da fêmea do mosquito Aedes aegypti. Atualmente, há quatro sorotipos diferentes circulando no Brasil. De acordo com o Ministério da Saúde, todas as faixas etárias são igualmente suscetíveis à doença. No entanto, idosos, pessoas com doenças crônicas e mulheres diagnosticadas com câncer de mama têm maior risco de evolução para casos graves da dengue.
Na chamada dengue clássica, os sintomas mais comuns são febre súbita, entre 39oC e 40oC, dores de cabeça, no corpo, nas articulações e atrás dos olhos. “Estas dores não melhoram e é essencial que a pessoa procure ajuda médica quanto antes”, afirma Mattar.
Nos casos de dengue grave, também conhecida como dengue hemorrágica, há queda acentuada da pressão arterial seguida de insuficiência circulatória severa, que pode levar à falência de múltiplos órgãos e ate à morte.
Como forma de evitar a dengue, o especialista da SBM recomenda a prevenção. Segundo o Ministério da Saúde, 74% das larvas do mosquito Aedes aegypti são encontradas próximas às residências e no entorno das casas. “Como se reproduzem em qualquer reservatório sem proteção com água limpa, desde uma simples tampinha de garrafa a uma piscina sem cloro, é importante manter a limpeza de quintais e terrenos, não se descuidando nem mesmo dos vasos de plantas.”
O uso de repelente, especialmente no final da tarde, quando há maior circulação do mosquito, também é indicado pelo especialista. “Deve-se observar a frequência recomendada para as aplicações e utilizar produtos com pelo menos 20% de icaridina”, diz. Este princípio ativo é eficaz contra mosquitos provenientes de climas úmidos e tropicais.
“Nunca é demais ressaltar que a infecção por dengue entre pessoas saudáveis já é extremamente preocupante. Mas em mulheres com câncer de mama, a doença deve ter a prevenção elevada ao máximo de rigor”, finaliza André Mattar.
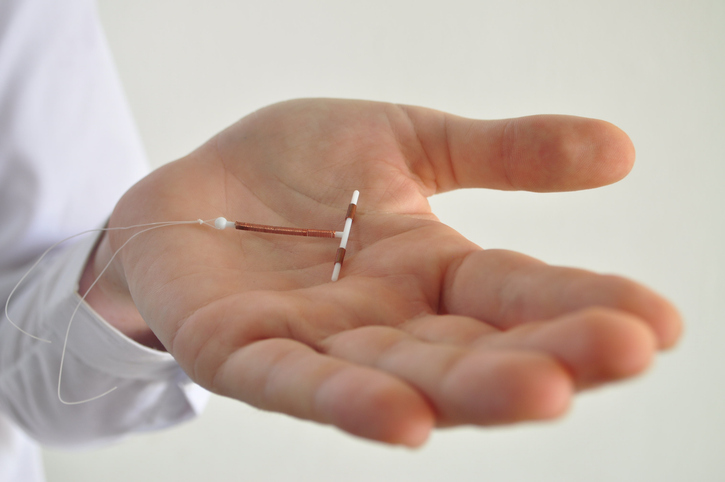
Crioablação é terapia promissora para câncer de mama em estágio inicial
Estudo revela que esta é uma alternativa às cirurgias e tem taxa de sucesso de 100% para tumores menores que um centímetro
A crioablação se mostra como alternativa às cirurgias de câncer de mama em estágio inicial. A taxa de sucesso com esta terapia promissora é de 100% para tumores menores que um centímetro. Os resultados, obtidos a partir de um ensaio clínico multicêntrico que envolveu Unifesp (Universidade Federal de São Paulo), Hospital Israelita Albert Einstein e HCor (Hospital do Coração), preenchem uma lacuna sobre a efetividade do procedimento para o câncer de mama. O tratamento já é amplamente aplicado a neoplasias malignas de fígado, rins e próstata.
Os dados da investigação “Crioablação no tratamento de câncer de mama inicial: Resultados do estudo FIRST (FreezIng bReaST câncer in Brazil)”, segundo a mastologista Vanessa Monteiro Sanvido, professora adjunta e vice-chefe da Mastologia da Escola Paulista de Medicina (Unifesp), lançam luz sobre a potencialidade do tratamento para pacientes diagnosticadas em estágio inicial da doença.
“Os resultados que obtivemos sugerem a alta eficácia da crioablação no combate a tumores pequenos, com pouca chance de recorrência”, afirma Vanessa, que também é uma das coordenadoras da pesquisa.
Na crioablação para câncer de mama, uma agulha de pequeno calibre é introduzida no interior do tumor. Através desta agulha, o carcinoma mamário recebe gás argônio e hélio. Entre ciclos de frio, com temperaturas muito baixas, entre -140oC e -160oC, as células tumorais são congeladas. Posteriormente, a agulha é aquecida, e novamente resfriada, até que o tumor seja completamente congelado. Os especialistas acompanham todo o processo por ultrassom.
O estudo multicêntrico envolveu 34 pacientes, com idade média de 60 anos. As participantes apresentavam tumores de 0,5 cm a 1,9 cm. “Todas foram submetidas a dois ciclos de congelamento de 6 minutos, e descongelamento de 4 minutos”, explica a mastologista.
No estudo brasileiro a taxa de ablação completa, casos em que o tumor foi inteiramente destruído, foi de 88%. “Para tumores menores que um centímetro, a taxa de sucesso alcançou 100%”, comemora Vanessa.
Nos Estados Unidos e no Japão, pesquisas similares já demonstraram bons resultados com a técnica aplicada ao câncer de mama. Alguns experimentos sugerem a não necessidade de cirurgia para retirada do neoplasma maligno após a crioablação, uma vez que as células tumorais tornam-se inativas e o câncer não evolui.
Além de se mostrar uma terapia promissora, a crioablação oferece vantagens significativas. “Há vários pontos a considerar. A natureza minimamente invasiva do procedimento, a ausência de dor para a paciente e a possibilidade de realizá-lo de forma ambulatorial são aspectos muito positivos”, destaca.
De acordo com Vanessa Sanvido, a crioablação nos casos de câncer de mama em estágio inicial representa uma redução de custos associados ao tratamento. “Para as pacientes, oferece conforto e segurança, uma vez que contribui para evitar complicações associadas à hospitalização e à administração de anestesia geral”, conclui a mastologista.
Vitamina D no tratamento de câncer de mama traz resultados promissores
Estudo apresentado pela Sociedade Brasileira de Mastologia (SBM) avalia boas respostas a partir da suplementação de vitamina D em pacientes submetidas à quimioterapia neoadjuvante
Medicamento acessível e de baixo custo, a vitamina D é associada a respostas promissoras no tratamento de câncer de mama. É o que demonstra estudo da Faculdade de Medicina da Unesp de Botucatu (SP) apresentado no Brazilian Breast Cancer Symposium (BBCS), em Brasília (DF). A pesquisa envolveu 80 mulheres a partir de 45 anos, diagnosticadas com câncer de mama. Metade das pacientes foi suplementada com vitamina D. As demais receberam placebo. “O grupo que obteve suplementação vitamínica apresentou uma resposta brilhante, em comparação ao que não recebeu”, afirma o mastologista Eduardo Carvalho Pessoa, presidente da Sociedade Brasileira de Mastologia (SBM) Regional São Paulo.
A vitamina D é um hormônio essencial para manutenção da saúde óssea, absorção de cálcio e diversas funções essenciais no organismo. Cerca de 80% da vitamina D se forma quando os raios solares entram em contato com a pele. O restante da formação vem dos alimentos. Pelo fato de o Brasil ser um país tropical e ensolarado, imaginava-se que a população não apresentasse deficiência de vitamina D. No entanto, estudos provam o contrário e a hipovitaminose afeta principalmente mulheres na pós-menopausa.
A diretriz clínica da Task Force norte-americana considera deficiência de vitamina D valores inferiores a 20 ng/mL. Acima de 30 ng/mL é indicador de melhor disponibilidade desse hormônio no organismo.
Na Faculdade de Medicina da Unesp, a partir de investigações capitaneadas por Eliana Aguiar Petri Nahas, professora titular do Departamento de Ginecologia e Obstetrícia, a correlação entre vitamina D em organismos acometidos pelo câncer de mama foram observados em um estudo anterior ao apresentado na BBCS. “Investigamos, primeiramente, os níveis desta vitamina em pacientes na pós-menopausa sem câncer de mama e comparamos com mulheres na mesma condição, porém diagnosticadas com a doença”, lembra Pessoa. “Observamos que o nível basal de vitamina D foi muito menor nas pacientes com câncer do que nas mulheres que não apresentavam este neoplasma maligno. E esta evidência nos motivou a ir além”, diz.
O avanço nas pesquisas se materializou no estudo apresentado pela Sociedade Brasileira de Mastologia à comunidade médica no BBCS. Realizada entre outubro de 2019 e agosto de 2022, a investigação envolveu 80 mulheres com câncer de mama, todas elegíveis para tratamento quimioterápico neoadjuvante, atendidas no Centro de Avaliação em Mastologia da Faculdade de Medicina da Unesp Botucatu. “Progredimos nesta linha de pesquisa investigando pacientes em diferentes tipos da doença: com tumores luminais, HER2 e triplo negativo”, destaca Pessoa.
Metade das mulheres participantes do estudo recebeu suplementação de 2.000 UI de vitamina D. Em outras 40 pacientes foi ministrado placebo. “Recebendo quimioterapia neoadjuvante e suplementação de vitamina D, o primeiro grupo apresentou um retorno brilhante com o tratamento, com resposta patológica completa em comparação ao que contou apenas com a medicação placebo”, diz o especialista. “Se considerarmos que a resposta patológica completa está associada à maior sobrevida livre de doença, temos o importante impacto de uma medicação barata no cenário do câncer de mama”, ressalta.
Para Eduardo Pessoa, os resultados trazidos pela pesquisa abrem grandes possibilidades para novos estudos. “Investigações mais aprofundadas podem confirmar o papel da vitamina D no aumento da taxa de resposta patológica completa, que como sabemos se traduz em maior chance de cura do câncer de mama”, conclui o mastologista da Sociedade Brasileira de Mastologia.